杭州华硕司法鉴定中心对婴儿医院死亡死因进行法医病理鉴定案
【案情简介】
根据委托书记载:患儿董某某(2021年6月11日出生)半月余前,在无明显诱因下出现反复腹泻、偶伴吐奶。某区第一人民医院予口服“妈咪爱”。9月13日、14日患儿哭闹不安,又到某区第一人民医院诊治,认为是肠胀气。9月15日,再到某大学医学院附属儿童医院就诊。初步诊断:脓毒血症,后好转。23日凌晨,突发“心脏疾病”抢救无效死亡。医患双方就此产生医疗纠纷。
为案件处理需要,现医患双方共同委托我中心对被鉴定人董某某的死亡原因进行法医病理鉴定。
病例摘要:
1.据某市某区第一人民医院2021年09月15日董某某门诊病历(门诊号:XXXX)记载:患儿半天前无诱因下出现哭闹不安,今解黄色糊便3次,无粘液血丝,无发热抽搐,无咳嗽气急,无呕吐腹泻,吃奶量较前减少。已口服铁剂治疗2月余。
体格检查:T:36.5℃,神志清,反应可,面色、口唇略苍白,咽无充血,双肺呼吸音清,未闻及罗音,心音中等,腹软,无明显包块,肠鸣音正常,神经系统检查无病理征引出。
初步诊断:哭闹不安待查、肠胀气?贫血。
2.据某大学医学院附属儿童医院2021年09月15日至2021年09月23日董某某住院病历(NO:XXXX)记载:患儿半月余前在家中无明显诱因下出现腹泻,日解7-8次稀水样便,色黑(口服铁剂治疗)、量中,无粘液脓血,偶伴有吐奶(平均3-4天吐奶1次),呈喷射状;无咖啡色液体、无发热、无抽搐,纳奶无减少,未就诊。一周前去某区第一人民医院体检后,考虑“肠道菌群失调”,再予口服“妈咪爱”5-6天,腹泻症状有所好转,日3-4次稀便。二天前(9月13日晚)患儿出现哭闹不安,无尖叫、无抽搐、无发热,伴有纳奶减少,吐奶频率有所增加(每天均有吐奶)。家属考虑为“肠胀气”予安抚后哭闹可有所缓解仍未就诊。次日(9月14日)患儿精神反应差,且夜间再次出现哭闹不安表现,无发热,呕吐情况同前,有吃奶及尿量减少等情况(但具体不详),即至某区第一人民医院就诊。
完善血常规检查提示:血红蛋白82g/L,超敏CRP 1.84mg/L,考虑贫血所致,嘱至我医大附院血液科就诊。于今日上午来我院血液科就诊。1个小时前完善腹部彩超后(11:23分)出现可疑抽搐,表现为双眼上翻,反应差,面色口唇发白,刺激不哭,遂至(11时44分)我院急诊抢救室,测心率98次/分,血压64/53mmHg,呼吸60次/分,四肢末梢凉,穿刺困难,行骨髓腔穿刺置管术后扩容、补液(生理盐水200m1,4:1液100m1)后,血压升至93/71mmHg,12时20分静脉置管成功后考虑患儿精神反应差,病情危重,为进一步诊治,拟诊“抽搐待查”收入我科住院治疗。在送入我科途中(12时27分)急诊科血气分析提示:钠124mmnol/L,乳酸3.5mmol/L,血糖4.Ommol/L。
3.既往及个人史:产妇孕34+2周,因患儿母亲“妊娠并胆汁淤积症”剖宫产娩出。患儿出生后因“早产儿适于胎龄儿、低出生体重儿、新生儿低体温症、新生儿轻度出生窒息、新生儿I型呼吸衰竭、新生儿混合性酸中毒、新生儿高胆红素血症”在杭州市XX区第一人民医院住院治疗2周余。
入院查体:36.0℃,P:100次/分,R:30次/分,BP:64/43mmHg。神志清,精神软,口唇发绀,双侧瞳孔等大等圆,直径3mm,光反射存在,呼吸不促,无吸气三凹征,两肺呼吸音粗,未闻及干湿性啰音,心音中,律齐,无杂音,腹软,肝肋下3cm,质中,按压无痛苦貌,肌张力减低,四肢肌力无法配合检查,肢端凉,微绀,毛细血管充盈时间4秒。
2021年9月15日,酸碱度检测 pH 7.252↓,血红蛋白 Hb 93g/L↓,氧饱和度 SO2 70.8%↓,钠 Na+ 124mmol/L↓,乳酸 Lac 4.1 mmol/L↑, 阴离子间隙 AG 4.7mmol/L↓,碳酸氢根 HC03- 17.2mol/L↓,标准碳酸氢根 SBC 16.9mmol/L↓、实际碱剩余 ABE -8.9mmol/L↓,标准破剩余 SBE -8.7mmol/L。
2021年9月16日,B型钠尿肽 783pg/mL↑,肌钙蛋白I 0.0075ng/ml, CKMB质量 4.60ng/mL↑,肌酸激酶 139U/L,肌酸激酶-MB活性 107U/L↑,钙 1.88mmol/L↓,磷 1.28mmol/L↓。
2021年9月17日,血氨 105 umol/L↑。
2021年9月18日X线示:两肺斑片影,心影大,右侧胸腔积液。
2021年9月20日浅表(B超)检查示:腹水。
2021年9月22日,纤维蛋白原检测 0.91g/L↓。X线检查示:两肺斑片影较前相仿,心影大,两侧胸腔积液较前略有减少。
入院后予以告病危,心肺监护,鼻导管吸(9点15分-9点20分);美罗培南抗感染(9点15分-9点23分);美能护肝;维生素应用护心治疗;另予输注红细胞、冰冻血浆、白蛋白及补液等对症处理。
2021年9月23日0时33分,患儿哭吵、心率突然上升至250次/分。随即患儿又突然心率下降,立即予心肺复苏,联系麻醉科行气管插管。00:48分予1:1000肾上腺素0.6m1静推及气管插管;0:56患儿恢复自主心率227次/分后,予肾上腺素0.1ug/kg.min维持应用。患儿心率波动在250次/分左右,急诊心超提示EF为53%,予西地兰0.12mg应用,患儿心率逐渐下降至160-180次/分,听诊心音强,测血压为86/69mmHg。但末梢发凉,外周动脉搏动无法触及,动、静脉采血无法获取血液标本,请麻醉科医师协助穿刺动静脉置管,均未成功。2:20分患儿出现室性颤动,听诊无心音,立即予心肺复苏,电除颤及多次应用1:10000肾上腺素和纠酸处理。査血气提示:乳酸Lac 23.0mmo1/L↑;酸碱度pH 6.932↓,二氧化碳分压pCO2 120.0 mmHg↑,氧分压p02 26.0mmHg↓;钾K+ 10.0mmol/L↑;钠Na+ 136mmol/L;氯Cl- 102mol/L;葡萄糖Glu(电极法) 11.4mmol/L↑;标准碳酸氢根SBC 14.7mmol/L↓;实际碱剩余ABE -10.9mmol/L↓。继续进行纠酸处理,因血钾偏高,予应用胰岛素及速尿。抢救过程中患儿仍未恢复自主呼吸及心率。04:14分停止按压抢救;04:20分拔除气管插管;04:28分患儿心跳停止,听诊未及心音,心电图提示一条直线,宣布死亡。
死亡原因:(1)心源性休克(2)恶性心律失常(3)心跳呼吸骤停(4)肺出血(5)高钾血症(6)遗传代谢性疾病?(7)代谢性酸中毒(8)高乳酸血症(9)甲状腺功能异常(10)多浆膜腔积液。
【鉴定过程】
(一)鉴定方法及使用器具
1.依据中华人民共和国公共安全行业标准GA/T 147-2019《法医学 尸体检验技术总则》、GA/T170-2019《法医学 猝死尸体检验规范》、GA/T148-2019《法医学 病理检材的提取、固定、取材及保存规范》进行。
2.使用器具:法医勘查箱、开颅锯、钢直尺、钢卷尺、电子秤、摄像机、照相机、生物显微摄像系统等。
(二)尸表检验
一般情况:尸体仰卧位,四肢伸展。身着粉红色婴儿服。尸长62.5cm。发育正常,营养好。全身皮肤轻度黄染。尸斑呈红色,位于尸体背侧未受压处,指压不褪色。尸僵已缓解。
头面部:黑发,长2.2cm。左颞及右颞顶部毛发已剃除,额部正中发际处见一处针眼;左颞见两处针眼,伴周围皮肤青紫;右颞有6.5cm×6.0cm范围皮肤青紫、肿胀及一处针眼。双眼闭合,球睑结合膜轻度黄染,角膜中度混浊,瞳孔隐约可见。鼻腔内见血性黏液。口唇黏膜略苍白,牙齿未萌出,舌位于牙龈内,口腔内棉球填塞。双侧耳廓及外耳道未见明显异常。
颈项部:颈部右侧广泛不整形表皮剥脱。
躯干部:双侧胸廓对称,肋骨未及骨折。上胸部皮肤泛红,胸部正中见皮肤擦伤,未见生活反应,右胸前侧有2.5cm×0.8cm片状皮下出血。左上腹有2.3cm×1.3cm暗红色隆起,高于皮肤0.4cm。双侧腹股沟见针眼,伴周围皮肤青紫。肛门有棉球填塞。背、臀部未见明显异常。
四肢:双肘、双腕、双手背、双踝、双足背、双足跟及双足拇趾趾腹见针眼。余未见明显异常。
(三)解剖检验
头部:常规开颅,左颞部有6.0cm×3.0cm片状头皮下出血,右颞部头皮下水肿。双侧颞肌未见出血,颅顶骨未见骨折,前囟门大小为4.0cm×3.5cm,后囟门已闭合,硬膜外及硬膜下未见出血,颅底未见骨折。
颈部:颈、胸、腹正中联合切开,颈部皮下及肌肉未见明显出血,分离颈部肌肉,气管居中,甲状腺未及明显肿大,舌骨、甲状软骨、环状软骨未及明显骨折。咽、喉腔内未见明显异物,喉头轻度水肿,喉口无明显狭窄。
胸部:胸部皮下未见明显出血,胸骨、肋骨未见明显骨折;打开胸腔,各器官位置、毗邻关系正常。左侧胸腔有22ml淡黄色清亮液,右侧胸腔有27ml淡黄色清亮液。打开心包,心包腔内有52ml淡黄色清亮液。主动脉内膜完整,动脉导管已闭合。气管腔及两侧主支气管腔内未见明显异物。
腹腔:腹壁各层未见明显出血,腹膜光滑,大网膜无粘连,探查腹腔,各器官毗邻关系、位置正常。腹腔见黄色清亮液体,量约50ml。肝伸出剑突下6.7cm,伸出肋弓下6.0cm;胃、肠轻度胀气。肠系膜淋巴结未见肿大。
(四)器官检查
脑:重551g。蛛网膜下腔未见明显出血,脑表面未见明显挫伤,脑沟、脑回未见明显增宽或变浅。两侧颈内动脉、椎动脉、基底动脉、脑底动脉环以及前、中、后动脉未见明显粥样硬化或畸形变。大脑、小脑、脑干各切面未见出血、坏死灶,侧脑室无积血。小脑扁桃体部未见明显压迹。
心脏:重35.6g,大小为5.8cm×4.1cm×3.0cm。心外膜见点状出血,依血流方向剪开心脏,心内膜未见明显异常,心腔无明显扩大;房、室间隔未见缺损,卵圆孔已闭合,心肌未见明显异常。左室壁厚0.8cm,右室壁厚0.3cm,室间隔厚0.8cm。测各瓣膜周径:二尖瓣3.7cm,主动脉瓣2.1cm,三尖瓣4.3cm,肺动脉瓣2.7cm,各瓣膜光滑、薄。左、右冠状动脉开口及管腔无明显狭窄。
甲状腺:重1.2g,表面及切面呈暗红色,未见出血、结节等。
肺脏:左肺重48.5g,大小为9.0cm×6.8cm×1.7cm;右肺重59.7g,大小为8.8cm×6.5cm×2.3cm。两侧肺膜完整、光滑,见大片暗红色出血。切面呈深暗褐色,有的小支气管腔内见灰白色物质;挤压有少量泡沫状液体溢出,未及明显结节、空洞等。
食管:黏膜光滑,未见明显充血、出血、静脉曲张等。
胃:胃底至胃大弯下端长8.5cm,胃内容物为灰白色粘稠样物质,未闻及特殊气味。胃壁黏膜褶皱尚存,未见明显缺损、出血等。
肠:浆膜光滑,黏膜褶皱存在,未见充血、出血、缺损等。
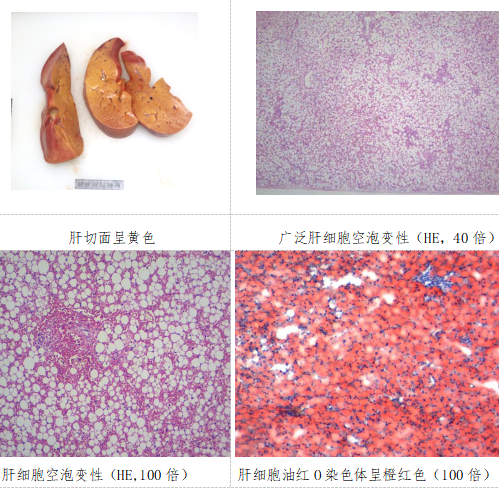
肝脏:重323g,大小为11.0cm×4.8cm×4.0cm。被膜完整,光滑,呈黄褐色;切面呈黄色,肝左叶有小灶出血。全肝浮扬实验阳性(上浮)。胆囊呈灰白色。
胰腺:重10.2g,大小为7.7cm×1.0cm×0.8cm。表面呈红褐色,切面呈灰褐色,未见明显出血、坏死。
肾脏:左肾重22.1g,大小为5.0cm×3.3cm×2.0cm;右肾重20.3g,大小为5.1cm×2.7cm×1.8cm。双肾被膜完整,易剥离,表面红褐色,光滑。切面皮、髓质分界清楚,双肾皮质厚均为0.3cm,肾盂、肾盏黏膜光滑,余未见明显异常。
肾上腺:皮、髓质分界尚清,未见明显出血等。
脾脏:重7.0g,大小为4.8cm×2.7cm×1.1cm。被膜完整,光滑,呈紫红色;切面呈暗红色,质地中等。
胸腺:重9.3g。被膜完整,光滑,表面呈灰白色,外膜可见小片出血。
子宫及附近组织;共重3.7g,未见明显异常。
(五)法医病理组织学检查
脑:神经细胞及血管周围空隙增大,未见出血及炎细胞浸润。蛛网膜下腔未见出血、炎细胞浸润,脑膜血管壁无殊。
心:心肌纵横纹结构清楚,少数心肌纤维扭曲;未见坏死灶。心肌间质偶见小灶红细胞漏出,未见炎细胞浸润。左、右冠状动脉未见异常。
肺:肺泡壁毛细血管扩张、充血,多数肺泡腔、支气管腔及间质内见红细胞漏出;少数肺泡腔及支气管腔内见少量无定形结构软性物质,油红O染色显示无定形物质内有橙红色的脂肪颗粒;有的见脱落的肺泡上皮。部分支气管黏膜皱缩呈菊花样。气管少数黏膜上皮脱落,余无殊。
肝:绝大多数肝细胞空泡变性,油红O染色显示空泡呈橙红色;有几处红细胞漏出,未见炎细胞浸润。汇管区结缔组织未见增生及炎细胞浸润。包膜无殊。
肾:肾小球毛细血管轻度扩张,大部分肾小管上皮水样变性,有的肾小管上皮坏死,未见管型;间质未见出血及炎细胞浸润。
脾:脾小结大小、数目无殊,有的尚可见生发中心;脾窦轻度扩张、淤血,包膜及小梁无殊。
胰腺:腺泡及胰岛结构存在,实质及间质未见出血、炎细胞浸润。
胸腺:胸腺小体结构存在,有处包膜见小灶出血。
肾上腺:皮、髓质结构清楚,皮质偶见红细胞漏出,未见炎细胞浸润。
甲状腺:滤泡大小不等,泡腔内充有胶质,上皮立方,少数滤泡未见扩张;间质未见出血及炎细胞浸润。
子宫:未见异常。
胃:黏膜完整,各层未见出血及炎细胞浸润。
肠:黏膜完整,各层未见出血及炎细胞浸润。结肠黏膜下层纤维性增厚。余未见明显异常。
(六)法医病理学诊断
1.重度脂肪肝,皮肤轻度黄染。
2.心包腔积液(52ml),两侧胸腔、腹腔积液;头皮下水肿。
3.两肺广泛出血,两肺少量异物(奶液)吸入。
4.广泛脑水肿。
5.两侧肾小管上皮水样变性。
6.心外膜、肝、胸腺、肾上腺、皮下等小灶出血。
【分析说明】
1.线粒体三功能蛋白缺乏综合症
线粒体三功能蛋白(Mitochondrial trifunctional MTP)是一种线粒体内膜上的蛋白质,催化脂肪酸b-氧化四个步骤循环中2、3、4 三步。MTP是一个异八聚体,由四个α亚基(HADHA)和四个β-酮脂酰CoA的硫解(第4步)。线粒体三功能蛋白缺乏综合征的发生,医学临床主要见于新生儿和婴儿。其流行程度在新生儿病例中约为0.5/10万-0.6/10万的比例。其典型症状主要分为3种临床表现的“表型”。该病是新生儿、婴儿发生严重致死性疾病,可导致新生儿、婴儿在突然不明原因的情况下发生死亡,故极易引起医疗纠纷的发生。线粒体三功能蛋白缺乏征的新生儿和婴儿可发生肝Reye样综合征,以及青春期后期发作的骨骼肌病等。该功能蛋白缺乏征的基因检测主要为HADHA,该基因编码线粒体三功能蛋白的α亚基,是催化长链脂肪酸的线粒体β-氧化的最后三个步骤。与HADHA相关的疾病包括:长链3-羟酰辅酶脱氢酶缺乏症和三功能蛋白缺乏症。但在司法鉴定实践中,对缺乏的线粒体功能蛋白的检测应注意的是,该检测尚未能覆盖所有三功能蛋白缺乏症的致病基因或位点,故对该疾病死亡的法医病理的死因鉴定,应根据案情、尸体检验、病理组织学检查、基因检测分析等进行综合判定,切勿草率从事。
2.据委托方提供的“迈基诺公司”2021年10月19日董某某的基因检测分析报告记载(NO:XXXX):通过对疾病相关基因的测序分析,发现与疾病表型相关的高度可疑变异。发现HADHA基因有2个杂合突变。c.703_704dupCG(p.T236Gfs*3)董某某父亲该位点无变异,董某某母亲的该位点杂合发生变异。c.1528G>C(p.E510Q)董某某父亲该位点杂合变异,而其母亲该位点无变异。因c.703_704dupCG杂合突变,导致氨基酸发生移码突变(p.T236Gfs*3)在1528号核苷酸由鸟嘌呤G变为胞嘧啶C;(c.1528G>C)的杂合突变,从而导致第510号氨基酸由谷氨酸变为谷氨酰胺(p.E510Q)。上述基因改变,可导致婴儿董某某患有一种“因线粒体三功能蛋白缺乏”,而阻碍其身体的某些脂肪转化为能量的罕见疾病。典型症状为喂养困难、嗜睡、低血糖、肌张力减退、肝脏代谢障碍问题及视网膜异常等,还易发严重心脏病、呼吸困难、昏迷、猝死。
因长链3-羟酰辅酶A脱氢酶缺乏症,是阻碍该婴儿身体某些脂肪转化为能量的主要原因。本例死亡的婴儿主要原发病变表现为肝重度脂肪变性,结合其基因检测报告发现HADHA基因有2个杂合突变(各分别来源于其父亲、母亲),说明被鉴定人患有线粒体三功能蛋白缺乏症(即脂肪转化障碍性疾病)具有遗传基因杂合子突变的临床诊断依据。
患有“线粒体三蛋白缺乏综合征”的婴儿董某某由于体内脂肪转化发生障碍,脂肪在肝内形成大量堆积,导致广泛肝细胞脂肪变性,引起肝功能异常,致其在代谢、免疫、解毒、凝血等功能均发生障碍,最终出现机体内环境失衡(即酸碱平衡失衡、电解质紊乱等)并出现黄疸、出血等,甚至还可出现肝性脑病、肝肾综合征等临床表现。
故本例婴儿生前出现的突然死亡,其临床症状与体征是符合线粒体三功能蛋白缺乏症死亡的特点的。
3.根据尸体检验及组织病理检查,患儿存在全身皮肤黄染、三大浆膜腔均见存在积液、头皮水肿、广泛脑水肿、两侧肾小管上皮水样变性、广泛肺出血、多器官小灶出血等;结合临床的各项检查等,综合分析认为,患儿生前即已存在电解质紊乱、酸碱平衡失衡、心影增大、两肺斑片影、血氨升高、低纤维蛋白原、心功能指标异常、胸腔及腹腔积液等临床表现。其以上的多发性病理及临床症状的表现,均与“线粒体三功能蛋白缺乏症综合征”相吻合。
4.依据本例患儿的两肺组织学病理改变分析,其主要以两肺广泛出血为主,并伴有两肺少量异物吸入。结合临床及病理所见,患儿生前还曾有纳差、呕吐,以及影像学检查提示两肺斑片影等。综合分析认为,其两肺广泛出血表现主要与“线粒体三功能蛋白缺乏”相关,其两肺少量异物(奶液)被吸入,并可促使两肺出血加重的辅助作用。
5.经尸体检验及脏器组织病理检查,患儿诸多病理改变以心包填塞(心包积液52ml,心脏重35.6g)及两肺广泛出血表现尤为明显,故最终导致其心、肺功能出现严重障碍而死亡。
【鉴定意见】
被鉴定人董某某因线粒体“三功能蛋白缺乏症”而导致重度脂肪肝,并发心包填塞、两肺广泛出血伴少量异物吸入等,最终因急性心、肺功能障碍死亡。
附图如下: